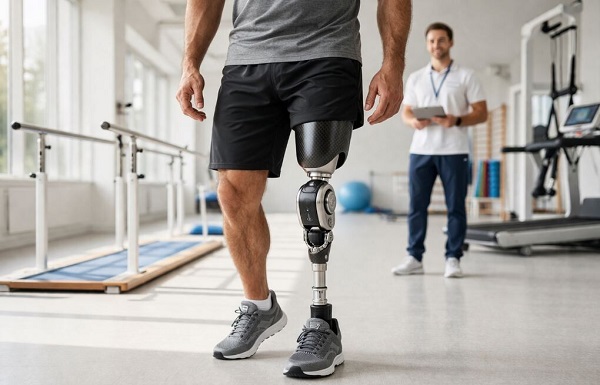
Потеря ноги — одно из самых тяжелых испытаний для человека, но современная медицина и протезная индустрия позволяют вернуть не только способность передвигаться, но и высокое качество жизни. Протезирование нижних конечностей представляет собой сложный многоэтапный процесс, в котором участвуют хирурги, реабилитологи, протезисты и психологи. От выбора технологии до адаптации пациента — каждый шаг влияет на конечный результат.
Ключевые показания к протезированию нижних конечностей
Решение о протезировании принимается после ампутации или при наличии врожденного отсутствия сегмента конечности. Основные причины, приводящие к ампутации:
- Травмы — тяжелые механические повреждения, размозжения, отрывы конечностей в результате ДТП, производственных или бытовых происшествий. В таких случаях ампутация часто выполняется как жизнеспасающая операция.
- Сосудистые заболевания — диабетическая стопа, облитерирующий атеросклероз, тромбозы крупных артерий. Ишемия тканей приводит к необратимым изменениям, и ампутация становится единственным способом предотвратить сепсис.
- Онкологические заболевания — злокачественные опухоли костей или мягких тканей (остеосаркома, саркома Юинга) на поздних стадиях требуют широкого иссечения с удалением части конечности.
- Врожденные аномалии — отсутствие или недоразвитие сегментов конечности (например, бедренная или малоберцовая продольная эктомелия), при которых протезирование начинается с раннего детства.
- Тяжелые инфекции — некротизирующий фасциит, анаэробная гангрена, не поддающиеся консервативной терапии.
Помимо этого, показанием к протезированию служит состояние культи после ранее выполненной ампутации, если существующий протез перестал соответствовать анатомическим изменениям или функциональным потребностям пациента.
Основные этапы подготовки и изготовления протеза
Процесс протезирования не ограничивается получением готового изделия. Он начинается еще до заживления послеоперационной раны и включает несколько последовательных шагов.
1. Предпротезная подготовка
- Формирование полноценной культи: снятие отеков, профилактика контрактур, массаж, лимфодренаж.
- Уход за послеоперационным рубцом, использование компрессионных чулок или эластичных бинтов для придания культе конической формы.
- Назначение ранней механотерапии и упражнений на сохранение подвижности в смежных суставах.
2. Создание приемной гильзы (культеприемника)
- Гипсовое или цифровое 3D-сканирование культи. Современные центры применяют лазерные сканеры и CAD/CAM-технологии для максимальной точности.
- Изготовление пробной гильзы из термопластика (часто прозрачного), позволяющей оценить распределение нагрузки, наличие зон избыточного давления и стабильность посадки.
3. Подбор модулей и узлов протеза
Протез нижней конечности собирается из модульных компонентов:
- Гильза — индивидуальная часть, фиксирующаяся на культе.
- Приемный конус или адаптер.
- Коленный модуль (для протезов бедра) — механический, пневматический, гидравлический или с микропроцессорным управлением.
- Стопа — от простой SACH-стопы (без подвижности голеностопа) до энергоаккумулирующих, микропроцессорных и бионических систем.
- Оболочка (косметическая) — по желанию пациента.
4. Изготовление и сдача постоянного протеза
- После успешной апробации пробного протеза (обычно 1–3 недели ходьбы) изготавливается постоянная гильза из углепластика, термопластов или силикона.
- Проводится финальная настройка выноса протеза, углов установки узлов и подбор параметров амортизации.
- Пациенту выдают паспорт протеза и обучают правилам эксплуатации.
Реабилитация и адаптация после протезирования
Установка протеза — это лишь начало пути к полноценному передвижению. Реабилитационная программа длится от нескольких месяцев до года и включает три ключевых направления.
Физическая терапия
- Обучение ходьбе на протезе: перенос веса, фаза опоры и переноса, ходьба по ровной поверхности, пандусам и лестницам.
- Восстановление баланса и проприоцептивной чувствительности — упражнения на неустойчивых платформах, тренировки с биологической обратной связью.
- Укрепление мышц оставшегося сегмента: для протеза бедра критически важна сила ягодичных мышц и разгибателей тазобедренного сустава.
Психологическая поддержка
Потеря конечности часто сопровождается посттравматическим стрессовым расстройством, депрессией, нарушением образа тела. Групповые занятия с другими ампутантами, индивидуальная психотерапия и работа с мотивацией значительно повышают приверженность реабилитации.
Техническое сопровождение
В первые месяцы протез требует регулярной подгонки:
- изменение объема культи (особенно при отеках или потере мышечной массы);
- замена вкладышей, силиконовых лайнеров;
- калибровка микропроцессорных узлов под индивидуальную походку.
Важно: современные высокофункциональные протезы (например, с микропроцессорным коленным модулем C-Leg, Genium или бионической стопой) требуют обучения в специализированных центрах, так как их алгоритмы управления адаптируются к темпу и стилю ходьбы пользователя.
Долгосрочные результаты и качество жизни пациентов
Исход протезирования оценивается не только по биомеханическим параметрам, но и по тому, насколько человек возвращается к привычной социальной, бытовой и профессиональной активности.
Функциональные результаты:
- Пациенты с протезом голени (транстибиальная ампутация) при правильно подобранной стопе и гильзе достигают скорости ходьбы, сопоставимой со здоровыми людьми, и могут заниматься бегом, плаванием, ездой на велосипеде.
- При ампутации на уровне бедра (трансфеморальная) современные микропроцессорные коленные модули позволяют ходить с переменной скоростью, спускаться по лестнице приставным шагом «нога за ногу» и даже преодолевать неровный рельеф с минимальным риском падения.
Социальная адаптация:
Более 80% трудоспособных пациентов возвращаются к работе после завершения реабилитации — в том числе к физическому труду при использовании специализированных активных протезов. У детей с врожденными аномалиями раннее протезирование (с 6–12 месяцев) способствует формированию правильного стереотипа ходьбы и исключает вторичные деформации позвоночника.
Качество жизни:
Согласно международным опросникам (SF-36, TAPES), основные улучшения отмечаются в следующих сферах:
- мобильность и независимость в быту;
- снижение болевого синдрома (в том числе фантомных болей) при использовании силиконовых лайнеров с функцией дистракции тканей;
- психологический комфорт благодаря косметической отделке и естественному внешнему виду протеза.
Современные технологии — такие как остеоинтеграция (имплантация титанового штифта в кость для прямой фиксации протеза), миоэлектрические и нейроинтегрированные системы управления — продолжают расширять границы возможного. Однако ключевым фактором успеха остается комплексный подход: своевременное начало реабилитации, качественное протезирование и мотивация самого пациента.